首先,根据医学上的界定,我们说35岁以上产妇为高龄产妇。根据现有的资料显示,2011年的时候,我国高龄孕产妇的比例约为10.02%,其中,40岁及以上的高龄孕产妇约占1.75%。而在2016年“全面二孩”政策实施后,高龄孕产妇比例接近20%,几乎增长了一倍。二胎的产妇比例由22.8%增加到30.8%,二胎的经产妇从12.74%增长到21.32%。
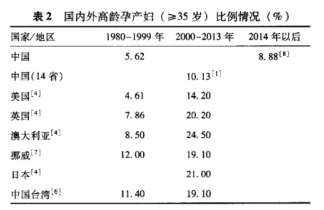
加上现代人的生活节奏快、生活压力大、环境条件多样化,导致越来越多的女性没有在身体条件最好的时候怀孕,头胎生育的平均年龄也日渐提升。如此一来,“二胎”+“晚孕”大军庞大的数据造成了我国生育现状普遍存在且与每个家庭息息相关的问题,那就是被年龄带走的生育能力。
1、高龄不仅降低生育力,还增加生育风险
生育能力,以下简称为生育力。这个事情其实是我们男女方都有的,对女方来说,它是指能够产生卵母细胞及卵母细胞受精并孕育胎儿的能力。而影响女性生育力的因素又有很多,比如年龄、说手术史、疾病史、体重、心理、空气环境、不良习惯等都可能导致女性生育力的下降!甚至一些自身免疫性疾病,如“肾病”、“腮腺炎”、结缔组织疾病等对性腺造成过损害,同样会导致生育力的下降!
那么,年龄是怎么带走女性生育力的呢?
我们说,女性一生成熟的卵子约为300~400个,它们的数量随年龄增加而快速递减。30 岁时就只有12%,40岁只剩下3%。同时卵子质量也在老化,直接影响受精卵质量,导致自然流产率增加,以及胎儿畸形及染色体异常率增加。举个例子,21三体综合征,30岁孕妇的发生率为2.6%,35岁就上升到5.2%,40岁是15.2%。还有就是各种其他的先天畸形,像脑积水、心脏畸形等,所以才说年龄越大越难受孕,且这个过程是不可逆的。
加上高龄孕产妇身体机能下降,存在各种性腺疾病、并发妊娠期高血压、糖尿病、前置胎盘、胎膜早破等危害母婴安全因素的几率增加,导致整个备孕、妊娠,乃至生产的过程困难重重。
而男性比女生的高龄生理年龄稍微占优一点,目前,临床上将生育年龄大于40岁定义为高龄爸爸,主要就是依据了男性在40岁以上生育力下降、遗传风险性增高、胎儿畸形风险增加的趋势。与小于29岁的男性相比,40-44岁爸爸后代的常染色体显性突变风险增加1倍,45岁则上升到17倍之高。
而且已经有数据指出,40以上的男性子代的DNA上多存在与孤独与精神分裂有关的基因突变,其中有97%的基因来自父亲。40岁以上男性携带致病的基因突变并将其遗传给子代的概率是20岁男性的两倍。
所以,高龄男性对自身生育力的评估重要程度并不亚于女性。
2、女性评估生育力的关键指标是哪些?
高龄孕产妇的情况已经处在一个“下降”的阶段,为了减少不好的结果出现的概率,这部分女性在准备要孩子之前一定要好好认识一下自己的生育力,去医院做一下专门的生育力评估项目,打有准备之战。这里我们不多讲些具体的医院检查项目,我们挑一些重点的、具有指标性意义的来说。
第一个该说的就是基础性激素六项,备孕女性在未使用任何调整月经的激素类的药物情况下,自然月经周期的第2—5天内,就可以抽血化验女性激素六项。它们中最核心的是促卵泡生成素(FSH)、促黄体生成素(LH)。那为什么必须在月经周期的第2—5天呢?是因为我们女性的月经周期随着卵泡的生长规律而发生着周期性的变化,月经周期的不同时间,卵泡会随着时间逐渐发育,身体内分泌的性激素就会相应的发生变化,所以我们就把卵泡还未发育时的最初期的性激素定为基础性激素,它能反应女性卵巢功能的基本情况。我们说正常的卵巢功能,其FSH应低于10IU/l,LH的正常基础值是5-10IU/l,FSH/LH应小于2。
第二个是AMH,就是抗缪勒管激素, AMH在预测生育能力、评估早发性卵巢功能不全(POI)和多囊卵巢综合症(PCOS)等领域是优于其它预测指标的,还能够预测卵巢过度刺激综合征风险,卵巢功能减退(DOR)、卵巢早衰(POF)等。它的正常值应该是大于1.1ng/ml的,当血清AMH小于或等于1.1 ng/mL时,就提示POI的风险增加;当AMH值大于14ng/mL,可以诊断为PCOS。
第三个是AFC,就是基础卵泡。是在月经第2~5天,经阴道B超检查双侧卵巢内的小于8mm的小卵泡个数,这些卵泡是卵巢内功能性生长卵泡,数目多提示卵巢储备功能好,卵泡生长发育是看的见的,正常的个数应该在8~10个。
目前,就是通过这三个指标共同判断卵巢功能的好坏。而临床上对男性的生育力评估主要就是考察精液,看精子活性等。
3、男性如何评估生育力
看精液量:一般情况下,每次射精量为2-6 ml,若精液量少于1.5ml,应视为不正常。看色:若精液发红或夹有血丝、血凝块,称为血精,这些情况下,建议复查并进一步检查精液白细胞过氧化物酶。看液化:若超过1小时不液化,即为精液不液化,精子无法正常游动,常导致生育力下降。看酸碱:正常情况在7.2-8.0,过酸(小于7.0)或偏碱(大于8.0)都可影响精子的活动和代谢。看精子数:精子数包括精子密度和精子总数两方面,正常精子密度是每毫升0.6-1.5亿,若低于0.6亿称为少精子症,精子密度过低很可能不育。看活力:前向运动精子大于32%为正常,否则为弱精子症,精子活动力的级别越高,质量越好。看存活率:就是精液在排出后的一定时间内正常存活的精子数,通常在射精后1小时内能活动的精子应在70%以上,若少于40%则为不正常。看畸形率:精液当中并不是所有精子都正常,有一定数量的畸形,如呈巨大头、双头、分叉及双尾等,一般正常精子所占比例超过4%即可。
像这些对自身生育力的基本认识,高龄孕产家庭十分有必要重视起来。配合锻炼身体、合理膳食、调节心情、养成良好的生活习惯以及远离有毒有害环境等,来维持自己的生育能力,不仅是为了自身的安全,更是为了优生优育下一代做铺垫。
说到这里,大家应该都了解了生育力的重要性,那么,如果已经没有了生育能力或者想要保存自己的生育能力,那又该怎么办呢?
4、高龄夫妻在什么情况下应该放弃备孕
我在工作中遇到过很多超过了43岁,还坚持怀孕的女性。女性的更年期通常会出现在45周岁到55周岁之间,一旦女性的月经停止,代表卵巢的排卵功能出现停止,这时候女性的生育功能也就终止了!即使是做试管婴儿,在美国43岁以上医生会建议用供卵,中国很多生殖中心,年龄超过45岁就不肯进行试管治疗了,因为活产率只有1%,也就是做100次试管才能出来一个孩子。超过45岁做试管,即使有些人能幸运成功,但是1个成功案例后面就有99个不成功的。我国的专家共识是自卵试管不能超过45岁,供卵试管不能超过52岁,超出这个年龄就建议放弃了。
5、冷冻精子能保持生育力么?
精子冷冻已经是辅助生殖技术领域中较为成熟的一项技术,适用于无精子症患者接受男性不育显微外科手术,或在诊断性睾丸或附睾穿刺时,可以冻存精子;不射精症患者,可结合非侵入性电刺激取精后冷冻;逆行射精患者,可收集射精后尿液获取精子冻存;严重少、弱精子症患者,特别是精液数量、质量呈进行性下降患者;准备接受辅助生殖治疗,在女方排卵或取卵当日,男方可能发生取精困难者,可以提前冻存精子。
冷冻精子可以保存男性生育力,对于未婚和/或未育的男性,如果罹患肿瘤或重大疾病,必须接受手术、放疗、化疗等有可能影响未来生育力的临床干预治疗,意义重大。
6、高龄冻卵子能保持生育力么?
冻卵则包括卵巢组织冷冻、卵子冷冻技术,这里面的冷冻卵子还常被称为生育“后悔药”。
不过,我国法律明确规定,未婚女性禁止进行冷冻卵子手术。对于已婚女性来说,冷冻卵子也有严格的适应证,一是有不孕病史且具有做试管婴儿指征的夫妇,取卵当日男方不能及时提供精子,或当时没有精子,同时拒绝做供精试管婴儿的,只能先将全部卵子或者部分卵子冷冻保存起来;二是希望保留生育能力的癌症患者,在手术和化疗前可先进行卵子冷冻。
根据年龄划分,冷冻卵子的数量也有所限制,35岁以下的会取12颗;35-40岁的取24颗;40岁以上的则要取36颗。我国法令目前还不允许未婚女性冻卵,目前有些高龄未婚女性出国冻卵,但是要注意去合法合规的国家,而且冷冻数量要足够多才有希望。
35岁以上的女性,冻卵复苏、受精后得到的优胚率不到20%。另外,促排卵药物可使多个卵泡发育,导致卵巢过度刺激,从而引发腹水、胸水,严重者需住院治疗。取卵本身也有一定风险,可能出现感染、出血等。虽然发生率均较低,但一旦发生,得不偿失。可见,冷冻卵子看上去很美,其实有很大风险。据资料显示,自1986年世界上首名慢速冷冻卵子宝宝诞生起,目前全世界靠卵子冷冻技术出生的孩子也只有200多例,国内不足20例。
7、高龄冻卵巢是否能保存生育力?
而卵巢组织冷冻较为先进,通过腹腔镜取出女性的一部分卵巢组织进行冻起来,当这位女性可以怀孕的时候,再将卵巢组织复苏、移植回体内。一片卵巢组织即可储备数百或上千的原始卵泡,还可通过自体移植、卵泡分离后体外培养等方法获得成熟卵母细胞。
所以,卵巢组织冻存适用的人群也比较广泛,有接受性腺毒性治疗者、恶性肿瘤的女性、再生性贫血障碍、系统性红斑狼疮需接受烷化剂治疗者、严重子宫内膜异位症需要手术者、卵巢早衰高危人群、有生殖力保护意愿的未婚女性等。
这些例子在我们的生活中并不少见,时常在娱乐新闻上看到的某女星冻卵、成功男士冻精来保存自己生育力的情况也已经数不胜数。
总之,生育能力的评估与保护对于高龄孕产人群来说,意义要远远大于其他的适龄人群。








